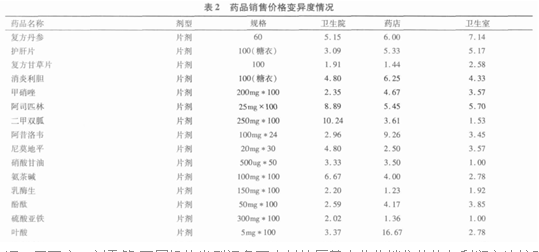
村衛生室是農村三級衛生服務網絡的網底,承擔著農村一般疾病的診療與公共衛生服務等工作,是保障廣大農民健康的守門人。自新醫改以來,面向基層村衛生室,出臺了不少政策,比如基藥制度、一體化等等。這些政策在一定程度上解決了現有的一些問題,在公共衛生上也取得了不錯的進展,但是自一體化管理以及基藥制度施行以來,基層用藥仍然有許多問題痛點存在。在我國的基層村衛生室,絕大多數的農村衛生室基本不存在掛號、注射等技術性的勞務費用(近年推行的中醫針灸、推拿等有一定的收入,但收費不高),藥品利潤是村衛生室的主要收入來源。調查顯示,鄉村醫生的主要收入來源為藥品收入,約占業務收入的六成左右。不少村醫反映,在村衛生室取消藥品加成,實施基藥零差率銷售后,藥品價格被統一定價,售藥利潤被砍掉,偶爾還要自行補貼,這直接影響了村醫的收入水平;并且零差率所采藥品可能會比一般的診所藥店要貴,對業務也有不小的影響,零差率的價格在與衛生院以及診所藥店對比時不占優勢,村醫流失患者,間接影響村醫收益,不少村醫表示,隨著年歲的推移,收入越來越低,也越來越迷茫。
來源:王軍永,劉霞等.不同機構類型視角下農村地區基本藥物銷售價格與利潤率比較研究[J].中國衛生事業管理,2014(11):833~835,840其實按照規定,實施零差率后,應該有針對基層醫療機構實施基藥零差率銷售的補償政策,但是“補多少”和“怎么補”并不明確,補償思路尚未理清。目前,大部分地區一般把補償的主要責任放在縣、區級財政,然而縣級財政能力有限,補償難以落實到位。納入一體化管理后,這個問題依舊顯著,村醫積極性沒有得到很好的調動,一體化與基藥制度反而成了壓制村醫積極性的因素之一。簡而言之,鄉村醫生收入不穩定或過低,積極性難以調動,為保證各種政策的順利實施,需要在各種渠道對鄉村醫生給予一定的補償機制,例如,零差率購藥時給予一定的補助;按服務人口的數量及質量考核結果,對村醫承擔基本公共衛生服務的給予經費補助;收取一般診療費,體現村醫的技術勞務價值;對村衛生室在提供醫療衛生服務過程中產生的成本(如水費、電費、辦公費、機動車耗油費等)進行綜合測算,由縣級財政視財力給予適當補助等等…確保村醫收入不低于當地農民人均純收入的4倍。收入有了保障,想必鄉村醫生對于各種政策都愿意去執行。基層村衛生室基藥不可獲得主要體現在基藥目錄不能覆蓋當地的使用范圍以及基藥的配送不及時兩點。比如一些地域性的疾病或特殊人群疾病用藥,如四川地區的地中海貧血、部分兒童疾病、慢病用藥等,在基藥目錄顯然存在覆蓋不全的情況,不少村醫反映缺少一些安全方便的常用藥。在基本藥物目錄的影響下,村民用藥品種減少,用藥選擇權弱化,會促使其向上級醫院分流。基本藥物配送問題是基藥制度在鄉村實施的難點之一。我國的農村地區地勢不一,村衛生室之間分布較為分散,地理位置相對偏遠,可能存在交通不便、藥品用量相對有限、基藥價格較低但運送成本偏高等多方面的原因,配藥企業的配送積極性往往不高,導致農村衛生室部分基本藥物出現缺貨、斷貨情況;也有村醫表示,即使是在衛生院統一購藥或省級采藥平臺,也經常提示一些常用藥缺藥,或者限制購入等,缺藥少藥是一個長期存在的問題。好在基藥放開,村級醫師可以購入部分非基藥藥物彌補這種情況。但這樣一來,村民的診療費用會有所上漲,這對于村衛室長期發展是不利的。因此對于農村用基藥有必要進行調整,例如考察地域特定、考慮藥品的有效性安全性和經濟性,把更多的治療常見病、多發病慢病、兒童疾病等藥品收錄在內,將使用率低的藥品剔除或減少,提高基藥目錄的科學性、規范性,優化基藥品種、類別、劑型。基藥目錄關系民生,希望能夠得到改善。如今各地實施了一體化管理,由鄉鎮衛生院統一采購、統一配送、免費代購等,為解決缺藥少藥問題,建議相關部門要加強配送環節監管,建立配送企業誠信檔案,一旦出現基本藥物供應不全或不及時等問題,應視情節的嚴重程度,按基本藥物購銷合同的違約責任予以相應的制裁,確保村衛生室正常用藥不受影響。世界衛生組織認為,推行國家基本藥物制度可以有效約束醫療機構和醫務人員的處方行為、增加藥物使用的合理性、提高基本藥物的可及性和可負擔性,從而使患者獲得適宜、恰當且正確的藥物治療。事實當真如此嗎?我國于2009年8月正式建立國家基本藥物制度,并在基層醫療機構率先推廣。此后,基層使用藥物的合理性一直備受關注。不可否認,自實施基藥制度以來,我國基層在使用合理用藥上取得了一定的成績,至少過去的“三素一湯”治百病模式現已少見,我國基層農村在抗生素、激素以及輸液的使用上,近年來有所降低,且降幅不小。但是這種成績的本質是禁止或限制村醫使用相關藥物而得來的,而沒有從基層醫生的本身入手。不合理用藥目前主要表現為過度治療輕微疾病、大病治療不徹底、抗菌類藥物濫用、過度使用注射液和治療過早中斷等,這些情況嚴重影響居民健康。但說實話,如果不從基層醫生自身根源上解決,必然會有新的不合理用藥情況出現。因此,提高基層醫生的綜合素質,合理用藥知識很有必要。當然,提高基層醫生的合理用藥知識、綜合素質,這需要基層醫生和管理者共同的意愿,上文提到的兩點和合理用藥問題有千絲萬縷的聯系,好比藥品價格關聯村醫收入,而藥品可獲得性關聯用藥選擇,在可供選的藥品中,村醫收入會直接影響村醫用藥選擇,同樣,用藥選擇決定收入。不少村醫在限制輸液后習慣開多種藥物聯用的處方,比如一個小感冒可以聯用6種藥物,這就與合理用藥的理念背馳。在村基醫療機構大多沒有條件配備藥師,所以,在限制基層醫務人員的處方行為時,也需要注重基層醫務人員的藥學知識教育,建議相關部門支持村醫繼續教育與學習;同時,關注基層用藥習慣及用藥情況,對基層醫療機構的不良反應報告重視;對衛監部門及檢驗部門的重視,對居民的健康知識教育的重視,以及社會對藥品知識正確認知…這需要多方聯動,多方出力,才能打造一個安全可靠的健康醫療環境。在這些新醫改政策之下,基層用藥問題應引起重視并解決,才能使醫改成效顯著。當然,這不是批判,而是現有的醫改政策將這種早已存在的問題加劇曝光了。不僅僅是用藥問題,也包括整個醫療大環境已存在的弊端,醫改將這些弊端曝光,但有沒有切實的解決措施,才是問題所在。