

說到青霉素呢,尤其是上了年紀的長輩,對“水青”(老一輩人對青霉素的俗稱)真的是情有獨鐘,即便肌注時疼到走路都困難,但依舊還是念念不忘。
原因很簡單,便宜好用!
和一些發達國家相比,我們國家青霉素類藥物使用占比還是相對較低,歐洲國家的抗菌藥物使用,無論門診還是住院患者,青霉素類是占主導地位的,而我們國家抗菌藥物占比“三巨頭”卻是喹諾酮類,三代頭孢,頭孢菌素類/酶抑制劑復合制劑。
可能有人會說用量減少是因為青霉素可能發生嚴重的過敏反應,如今的大環境下,醫患關系如履薄冰,不愿用青霉素也是人之常情。也有人認為青霉素用了近一個世紀了,存在嚴重耐藥問題。
以上的顧慮和擔憂的確不能否認,但青霉素至今未被淘汰,就足以證明英雄尚有用武之地,而且還算是“老當益壯”。
今天我們就盤一盤臨床上這些青霉素類老藥中的優秀品種。
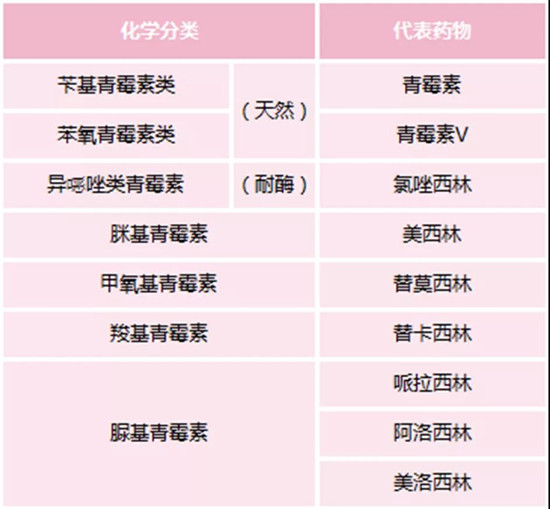
如果按化學結構來分類,可分為天然發酵液提取和人工半合成的品種,具體分類見表1。
表1:青霉素的分類(化學分類)
但臨床實際上更多的是抗菌作用分類,具體分類見表2。
表2:青霉素的分類(抗菌作用分類)
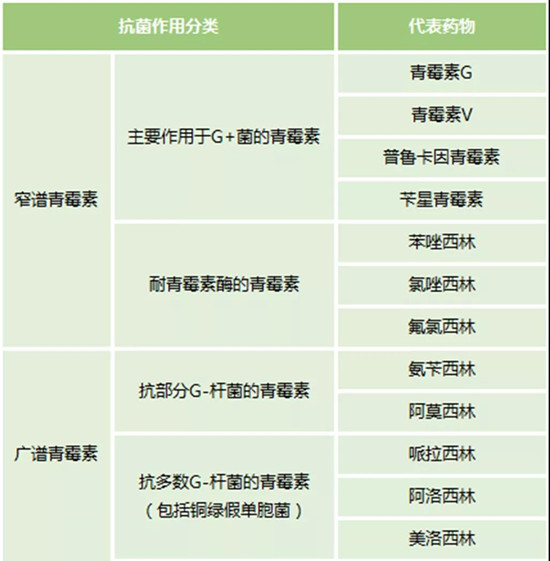
抗菌藥物沒有絕對的好壞之分,每個都有自己獨特的作用,但在國家衛生部對于《抗菌藥物臨床應用管理辦法》關于抗菌藥品種的管控,我們俗稱的50/35(三級醫院不超過50種,二級醫院不超過35種),抗菌藥物名額有限,同類的抗菌藥則盡可能優中選優。
我們先看這些天然的青霉素:
青霉素G、青霉素V、普魯卡因青霉素和芐星青霉素,抗菌譜基本相同,G+球菌(如A組溶血性鏈球菌、肺炎鏈球菌、草綠色鏈球菌、腸球菌);G-球菌(腦膜炎奈瑟氏球菌);白喉桿菌;李斯特菌;螺旋體和部分擬桿菌。 各自特點:青霉素V對酸穩定,可口服,但抗菌作用較青霉素G差,僅適用于敏感的G+均引起的輕癥感染。 普魯卡因青霉素供肌內注射,可明顯緩解肌注時的疼痛,對敏感菌有效濃度可持續24小時,適用于敏感菌所致的輕癥感染。 芐星青霉素長效制劑,肌內注射120萬單位,血中低濃度可維持4周,適用鉤端螺旋體病、梅毒等慢性感染。也可以預防A組溶血性鏈球菌引起的風濕熱以及反復風濕熱發作的治療。
不知道細心的小伙伴發現沒:青霉素對葡萄球菌有作用,但為什么沒有提到葡萄球菌呢?
的確,曾經的青霉素對葡萄球菌作用很強,但正如1945年弗萊明在諾貝爾頒獎典禮時說過:“濫用青霉素無知的人,將在道德上為他人的死負責。”
1945年時就出現了20%的金黃色葡萄球菌對青霉素產生了耐藥性,而時至今日,金黃色葡萄球菌對青霉素的耐藥率幾乎快接近100%了。
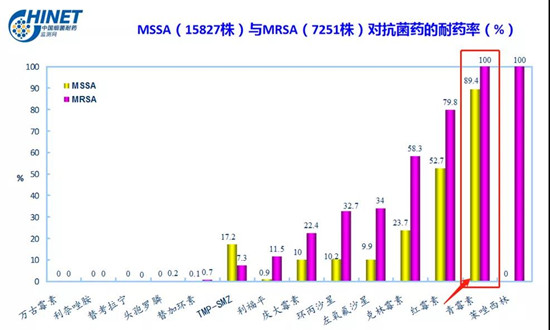
圖1:金葡菌耐藥率CHINET(2019年)
雖然青霉素因耐藥原因可能對甲氧西林敏感的金黃色葡萄球菌(MSSA)起不到良好的抗菌作用,但是對鏈球菌還是非常敏感的,如常見的急性細菌性上呼吸道感染的常見病原菌A組溶血性鏈球菌,以及下呼吸道感染CAP常見的肺炎鏈球菌,青霉素仍是首選。
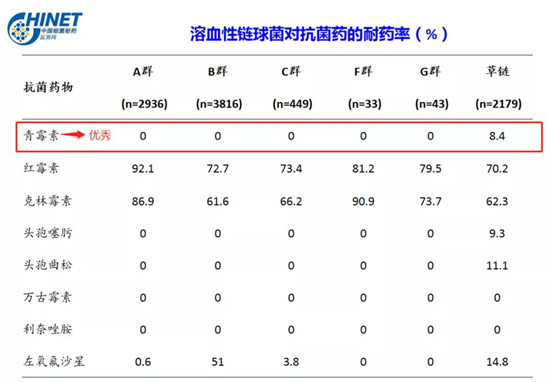
圖2:溶血性鏈球菌耐藥率CHINET(2019年)
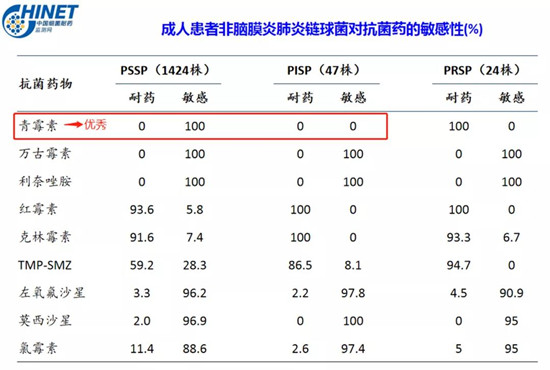
圖3:肺炎鏈球菌耐藥率CHINET(2019年)
因此對于天然青霉素的品種通常可保留青霉素G和芐星青霉素,尤其是治療性傳播疾病時芐星青霉素長效更方便。
這就不得不提耐酶青霉素中的苯唑西林和氯唑西林。以往這些藥物臨床應用較少,但隨著MSSA對青霉素耐藥率的上升,他們便逐漸活躍在MSSA感染治療中的一線地位。
耐酶青霉素的特點具有耐葡萄球菌青霉素酶的性質,不被金黃色葡萄球菌所產生的青霉素酶所破壞,雖然抗菌作用不如青霉素,但對產酶金黃色葡萄球菌有效。
因此在一些感染性疾病如HAP,肺膿腫,膿胸,細菌性前列腺炎,血液感染,感染性心內膜炎,骨、關節感染,皮膚、軟組織感染,頜面部感染等這些如果明確病原治療為MSSA時,苯唑西林或氯唑西林都是優選藥物。
往往對于治療MSSA或MSSE(甲氧西林敏感表皮葡萄球菌)以及其他MSCNS(甲氧西林敏感的凝固酶陰性葡萄球菌),這么優秀的品種,可能很多醫院都不配備,苯唑西林或氯唑西林真的應該在抗菌藥物目錄中有一席之地。
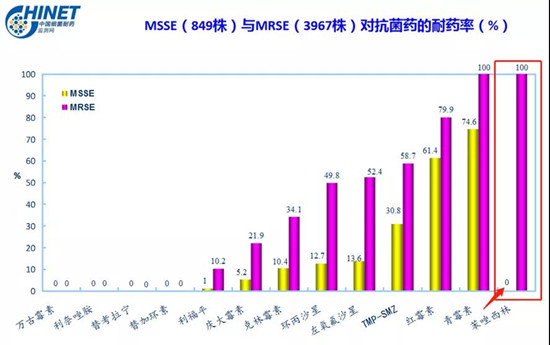
圖3:表皮葡萄球菌耐藥率CHINET(2019年)
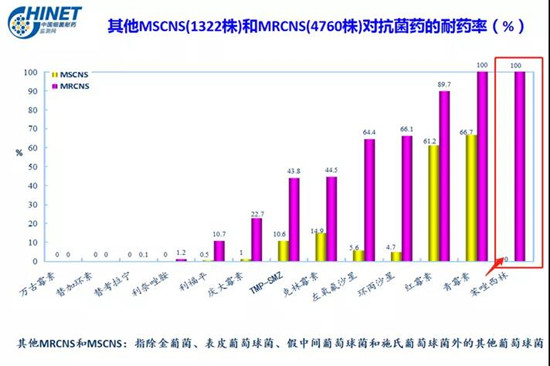
圖4:其他凝固酶陰性葡萄球菌耐藥率CHINET(2019年)
對于廣譜青霉素則包括對一般G-桿菌有活性的氨芐西林和阿莫西林。對G+球菌作用與青霉素G相仿,對部分的G-桿菌如大腸埃希菌、奇異變形桿菌等有作用。
阿莫西林口服吸收率高達80%,服用同量藥物,血清藥物濃度比氨芐西林高一倍,是抗幽門螺旋桿菌(HP)的常用藥物,也是成人以及兒童急性細菌性扁桃體炎和急性細菌性鼻竇炎等常見的急性細菌性上呼吸道感染的一線治療藥物。而氨芐西林對李斯特菌的敏感性優于阿莫西林,是治療李斯特菌以及腸球菌感染的首選藥物。
阿莫西林和氨芐西林各有優勢,不分伯仲,抗菌藥物目錄允許的情況下均可保留。
主要用于抗銅綠假單胞菌的廣譜青霉素,對于G-桿菌來說,抗菌譜較氨芐西林廣,抗G-桿菌作用也較強,對銅綠假單胞菌也有良好的抗菌作用,通常認為哌拉西林是青霉素類中抗PA活性最強的藥物,哌拉西林>美洛西林、替卡西林>羧芐西林。
因此抗PA的青霉素理論上保留哌拉西林即可,在針對PA時,我國替卡西林耐藥率略高于哌拉西林,一般國外替卡西林使用較多。
關于美洛西林等抗PA的青霉素由于我國藥物敏感性試驗執行的標準是美國的CLSI,而這些藥物未在美國上市,因此未收錄關于美洛西林等藥物的藥敏判定結果標準,同時美洛西林也缺乏充分的臨床數據研究,在同類藥物選擇上個人更傾向于哌拉西林。
關于哌拉西林對G+球菌的作用與氨芐西林相似,對G-桿菌又優于氨芐西林以及阿莫西林等,那能否直接取代呢?
雖然哌拉西林對G+菌有一定的作用,但這類要通常不建議用于治療單純的G+菌感染,這個邏輯就如同一個老師不僅教學質量高,同時他的廚藝也很好,雖然廚藝能媲美專業的廚師,但也不建議他放棄教學專職去炒菜,因為他是一名優秀的老師,傳道受業才是他應盡的義務。
簡單的總結一下就是對于溶血性鏈球菌和肺炎鏈球菌,首選的是青霉素。
李斯特菌、腸球菌首選氨芐西林。
抗HP治療或口服治療輕中癥感染可選阿莫西林,而抗PA治療中,哌拉西林是青霉素類里作用最強的。
▎其他藥學知識:
青霉素類藥物半衰期(t1/2)普遍較短,呈時間依賴性,%T>MIC通常需要大于50%,需要一日多次給藥。
表3:青霉素PK/PD

青霉素類除了可能發生過敏反應以外,相對來說比較安全,主要是因為他的作用機制,青霉素類藥物是與細菌細胞膜上的青霉素結合蛋白(PBP)結合從而阻止細菌細胞壁黏肽的合成,使其細胞壁缺損,導致細菌細胞破裂而死亡。但細菌有細胞壁,而我們人類這樣的哺乳動物的細胞沒有細胞壁,所以青霉素類對人體的細胞毒性很低。
不良反應主要關注過敏反應: 首先青霉素皮試的臨床價值具有良好的預測作用,其陰性預測值高達97~99%。 其次根據《中華人民共和國藥典臨床用藥須知》規定,應用青霉素類抗菌藥物前均需做青霉素皮膚試驗。 2017版的《青霉素皮膚試驗專家共識》也明確指出:無論成人或兒童,無論口服、靜脈滴注或肌內注射等不同給藥途徑,應用青霉素類藥物前均應進行皮試。停藥72小時以上,應重新皮試。 參考資料: [1] 抗菌藥物臨床應用指導原則:2015年版/《抗菌藥物臨床應用指導原則》修訂工作組主編.—北京:人民衛生出版社,2015 [2] 陳新謙新編藥物學/陳新謙,金有豫,湯光主編.—18版.—北京:人民衛生出版社,2018 [3] 熱病——桑福德抗微生物治療指南:新譯第48版/(美)戴維·吉爾伯特(David N.Gilbert)等主編;范洪偉主譯.—北京:中國協和醫科大學出版社,2019.5 [4] CHINET中國細菌耐藥監測結果(三級醫院2019年)2020.2.22 [5] 楊帆.青霉素皮膚試驗專家共識[J].中華醫學雜志,2017,97(40):3143-3146.


這是一個特別罕見的病例,小女孩出生時...

雙手皮膚干燥、老化,接觸水后皮膚變白、脫皮,水干后...

來源:村醫導刊 □湖南省衛生計生委基層衛生處 王...


5月8日,發表在Cell子刊《Cell ...