

抗生素是人類歷史上最偉大的發明之一,挽救了無數人的生命。但隨著細菌的耐藥問題愈發嚴峻,后抗生素時代我們將可能再次面臨感染性疾病的威脅。合理規范的使用抗生素是臨床第一課,也是必須遵守的準則。今天筆者就抗生素的聯合用藥及各自特點做簡要闡述。
抗菌藥物在這些情況下才需要聯用
抗菌藥物聯合治療的適應證:
病因未明/免疫缺陷者的嚴重感染;
單一抗菌藥物不能控制的嚴重感染,以及多重/泛耐藥菌感染;
單一抗菌藥物不能控制的混合感染;
較長期用藥細菌有可能產生耐藥/病原菌生長特點不同;
聯合用藥可以減少抗菌藥物的使用劑量。
抗菌藥物聯合治療的傳統觀點
通過體外或動物試驗驗證,我們將抗菌藥物分為:
1. 繁殖期殺菌劑:青霉素類、頭孢菌素類、碳青霉烯類、氟喹諾酮類
2. 靜止期殺菌劑:氨基糖苷類
3. 快速抑菌劑:四環素類、氯霉素類、大環內酯類
4. 慢效抑菌劑:磺胺類
不同的聯合用藥可獲「無關」、「相加」、「協同」、「拮抗」四種結果,聯合用藥的目的在于獲得「協同」效應,至少獲得「相加」,而避免出現「拮抗」效應。
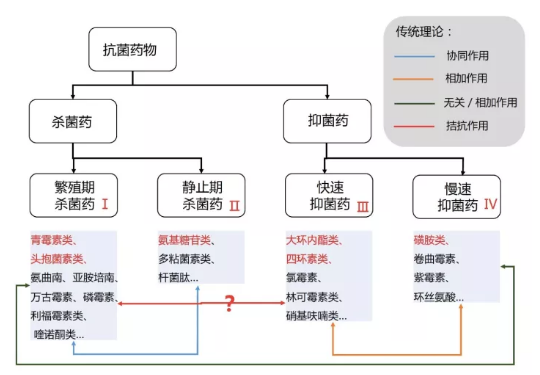
圖 1 殺菌藥、抑菌藥的常見藥物及傳統理論相互作用(點擊圖片可查看大圖)
第一、二類聯合常可獲得協同作用,原因在于第一類藥物破壞了細菌的細胞壁,有利于第二類藥物進入胞內作用于靶位。
第一類與第三類聯合有發生拮抗的可能,因后者迅速抑制細菌生長而處于靜止狀態,可減弱前者的殺菌作用,因此傳統觀念認為兩者不適宜聯用。
但是越來越多的臨床實踐證明,β-內酰胺類聯合大環內酯類抗生素在治療社區獲得性肺炎、慢性阻塞性肺疾病、支氣管擴張等方面具有一定的協同效應,其作用機制除擴大抗菌譜外還可能與抗炎效應、破壞細菌生物被膜,及參與免疫調節等因素相關。在選擇低劑量、長期服用大環內酯類抗生素治療慢阻肺、支氣管擴張患者的同時,仍需嚴密觀察不良反應。
到底如何聯用才正確?
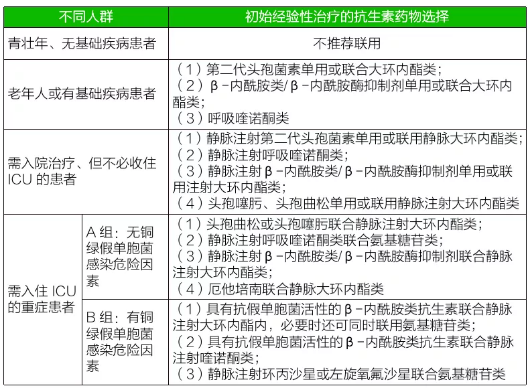
1. 以不同人群 CAP 患者初始經驗性抗感染治療的建議為例(參考 2016 年版中華醫學會社區獲得性肺炎診斷和治療指南)
2. 針對部分多重耐藥菌已有共識推薦的可以選用的抗菌藥物治療方案(參考 2015 年多重耐藥菌醫院感染預防與控制中國專家共識)
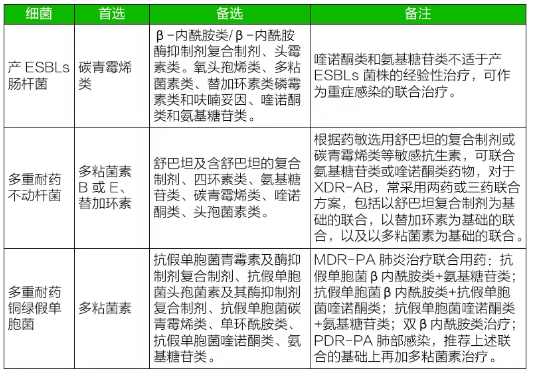
(XDR-AB:泛耐藥鮑曼不動桿菌感染;MDR-PA:多重耐藥銅綠假單胞菌;PDR-PA 全耐藥銅綠假單胞菌)
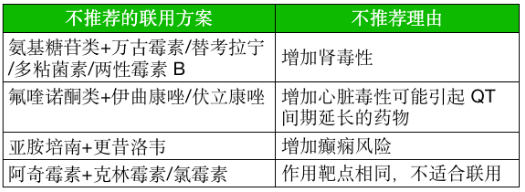
3. 不推薦的聯用方案
寫在最后
在抗生素的使用方面盡量遵循能簡單就不要復雜的原則,但聯合運用在重癥病人中亦十分常見,我們既要非常清楚它們各自的秉性,也要清楚優勢組合拳套路,以期更安全、高效的處理臨床問題。當然,在人與細菌博弈的問題上,我們可能還有很長的一段路要走。
圖 1 來源:《顛覆教科書!抗菌治療「先殺后抑」還是「先抑后殺」?》作者宸子


這是一個特別罕見的病例,小女孩出生時...

雙手皮膚干燥、老化,接觸水后皮膚變白、脫皮,水干后...

來源:村醫導刊 □湖南省衛生計生委基層衛生處 王...


5月8日,發表在Cell子刊《Cell ...