

腰酸背疼、腰彎駝背、身高變矮、稍遇外力即易發生骨折,這不屬于自然衰老,這是骨質疏松惹得禍。
糖尿病患者發生骨質疏松的比例明顯高于非糖尿病患者,糖尿病患者常見的髖部骨折、腕部骨折及無明顯癥狀的脊椎骨折,絕大多數是由于骨質疏松所致,身高縮短、O型或X型腿、駝背也較常見。
糖尿病性骨質疏松是導致糖尿病患者軀體骨骼長期疼痛和功能障礙的主要原因。
那么,糖尿病和骨質疏松有什么聯系?應如何預防和治療呢?
糖尿病和骨質疏松癥狼狽為奸
糖尿病患者長期高血糖可從多方面影響骨骼健康,是引起和加重骨質疏松的重要因素。
我們人體骨骼組織由兩部分組成:膠原等蛋白質形成的骨基質,和以鈣、磷化合物為主的骨鹽。骨鹽沉積在骨基質上構成骨骼。牢固堅硬的骨骼并非一成不變,而是一直保持著“骨形成”和“骨吸收”的動態平衡。
但是,這個平衡一旦被打破,就可能會出現各種類型的骨病。例如,當“骨形成”的速度跟不上“骨吸收”時,骨骼中骨量減少、骨組織微結構破壞,就會引起骨質疏松癥,使得骨脆性和骨折風險大大增加。
對于糖尿病患者來說,除了存在糖、蛋白質、脂肪的代謝紊亂,也會引起鈣質流失和骨代謝的異常。糖尿病的典型癥狀是多飲、多尿,而大量的鈣、磷礦物質就會隨著尿液排除體外,如果此時缺乏必要的鈣劑補充,就會造成患者的“鈣負平衡”,繼而引發一系列的激素水平變化,促使溶骨作用增強,最終導致骨質脫鈣、骨質疏松。
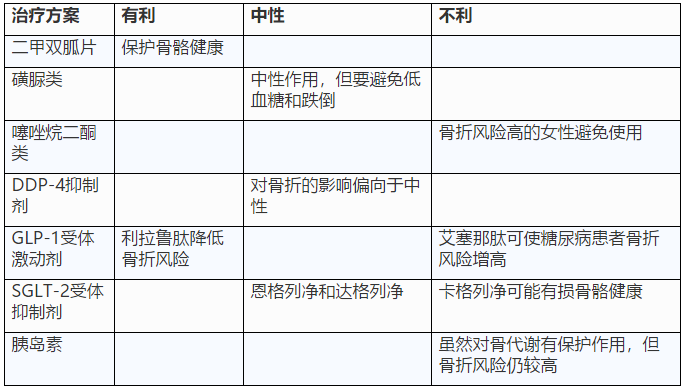
糖尿病患者體內的活性維生素D水平往往偏低,這會影響鈣、磷等礦物質在腸道的吸收;2型糖尿病所特有的胰島素敏感性下降對于骨骼的破壞更是雪上加霜,它會影響蛋白質的正常代謝,使骨基質合成減少;糖尿病患者由于飲食控制,常規食譜中的鈣、鎂、鋅含量明顯不足;一些降糖藥物也可能對骨代謝產生影響(如下表),所有這些因素綜合在一起,最終導致糖尿病患者骨基質減少,骨小梁破壞,骨密度降低,成為骨質疏松癥發作的高危人群。
常見藥物對骨代謝的影響
糖尿病性骨質疏松癥的診治
糖尿病骨質疏松診斷一般并不困難,凡糖尿病患者伴有腰背疼痛、乏力,駝背、身材變矮甚至骨折等臨床癥狀,同時伴有尿鈣升高(大于200mg/24h)時,均提示可能存在糖尿病骨質疏松。骨密度儀檢查發現骨量減少可確診。
骨密度儀檢查國際判定標準:
T值≧-1.0為正常,-2.5<T值<-1.0為骨量減少,T值≦-2.5為骨質疏松癥。
骨密度降低符合骨質疏松診斷標準同時伴有一處或多處骨折時為嚴重骨質疏松。
預防骨質疏松的方法
調整生活方式:加強營養、均衡膳食,推薦每日蛋白質攝入量為0.8~1.0克/千克體重,并每天攝入牛奶300毫升或相當的奶制品;充足日照,上午11:00至下午3:00間,盡可能多地暴露皮膚于陽光下,曬15-30分鐘;規律運動,推薦規律的負重及肌肉練習,以減少跌倒和骨折風險;戒煙,限酒,避免過量飲用咖啡及碳酸飲料。
嚴格控制好血糖:避免糖尿病骨病的第一步是控制糖尿病,定期復查糖化血紅蛋白。通過口服降糖藥或胰島素治療有效地控制血糖水平,延緩各類微血管并發癥的發生。選擇治療藥物時應該注意避免使用影響鈣吸收和排泄的降糖藥物,及可能會增加骨質疏松和骨折風險的降糖藥。
補充骨健康補充劑:成人每日鈣推薦攝入量為800毫克(元素鈣),50歲及以上人群每日鈣推薦攝入量為1000~1200毫克,應盡可能通過飲食攝入鈣,如食用牛奶及乳制品、大豆及豆制品、蝦皮蝦醬、油菜、小白菜、空心菜等,不足時可通過鈣劑補充;
補充維生素D:成人推薦維生素D每天攝入量為400國際單位(10微克),65歲及以上的老年人因缺乏日照以及攝入和吸收障礙常有維生素D缺乏,推薦攝入量為600國際單位(15微克)/天。對于有肝腎功能損害并發癥的患者及老年人,在給予足量鈣劑的基礎上可給予活性維生素D——骨化三醇。
骨質疏松治療方法
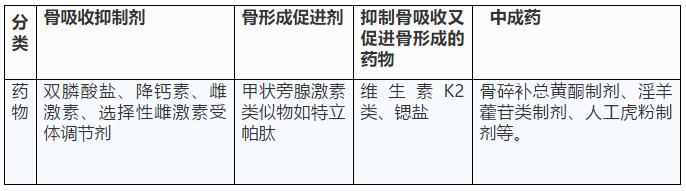
治療糖尿病骨質疏松需結合病人具體情況,個體化選擇抗骨質疏松癥的藥物,除了補鈣、補充維生D外,在控制糖尿病的同時,可參照原發性骨質疏松相關指南進行治療。
藥物治療:骨量減少并具有高骨折風險的患者,應使用藥物治療。
治療骨質疏松的常見藥物
康復療法:針對骨質疏松癥的康復治療主要包括運動療法、物理因子治療、作業療法及康復工程等;疼痛嚴重的適當給予止痛藥物治療。


這是一個特別罕見的病例,小女孩出生時...

雙手皮膚干燥、老化,接觸水后皮膚變白、脫皮,水干后...

來源:村醫導刊 □湖南省衛生計生委基層衛生處 王...


5月8日,發表在Cell子刊《Cell ...