糖尿病是繼心腦血管疾病和腫瘤之后威脅人類生命的第三大疾病。防治糖尿病已成為全球公共衛(wèi)生領(lǐng)域面臨的一項(xiàng)重大挑戰(zhàn)。國內(nèi)外指南推薦,口服降糖藥控制不佳的2型糖尿病(T2DM)患者可起始胰島素治療。但胰島素治療有多種方案,究竟哪一種治療方案會(huì)更適合中國患者?
為解決這一臨床實(shí)際問題,國內(nèi)研究團(tuán)隊(duì)展開了CLASSIC研究,對(duì)比分析了在中國T2DM患者人群中對(duì)基礎(chǔ)胰島素類似物和中預(yù)混胰島素類似物聯(lián)合口服藥的血糖控制效果,并于近期在Diabetes Obes Metab上發(fā)表了隨訪24周的研究成果[1],并在第80屆美國糖尿病協(xié)會(huì)(ADA)年會(huì)上,研究團(tuán)隊(duì)展示了隨訪至48周時(shí)的研究結(jié)果[2]。本期,我們邀請(qǐng)到兩位牽頭此次研究的專家——北京大學(xué)人民醫(yī)院內(nèi)分泌科主任紀(jì)立農(nóng)教授和華中科技大學(xué)同濟(jì)醫(yī)學(xué)院附屬協(xié)和醫(yī)院陳璐璐教授,請(qǐng)他們進(jìn)行簡單、精彩的分享。
路漫漫其修遠(yuǎn)兮,中國2型糖尿病的治療還有很長的路要走
據(jù)2013年流行病學(xué)統(tǒng)計(jì)分析,我國糖尿病患病率為10.9%,患者人群數(shù)量龐大。但我國的治療現(xiàn)狀并不樂觀——未診斷糖尿病比例高達(dá)63%。而在已診斷并得到治療的人群中,不到一半的患者達(dá)到了HbA1c<7.0%的目標(biāo)[3]。在CLASSIC研究中,真實(shí)世界中口服藥血糖控制不佳,起始胰島素治療的患者,經(jīng)過48周的治療后,血糖控制達(dá)標(biāo)率也僅為30%左右。
對(duì)此,紀(jì)教授與陳教授表示,我國T2DM治療達(dá)標(biāo)率低的原因是多方面的:
1. 醫(yī)生未能及時(shí)跟進(jìn)研究進(jìn)展、了解新的治療方案和治療藥物,也沒有根據(jù)實(shí)際情況積極地調(diào)整和優(yōu)化現(xiàn)有治療方案,對(duì)達(dá)標(biāo)治療的認(rèn)識(shí)不夠;
2. 患者對(duì)達(dá)標(biāo)治療的認(rèn)識(shí)和重視不夠,不注意生活方式的調(diào)整,血糖不達(dá)標(biāo)時(shí)沒有及時(shí)進(jìn)行治療升級(jí)、對(duì)治療的配合度不足;
3. 客觀條件的限制。對(duì)于一些基層醫(yī)院,藥物供給困難,合適的治療方案無法順利實(shí)現(xiàn)。
因此,盡管目前新型口服降糖藥不斷涌現(xiàn)、疾病管理方案也在不斷優(yōu)化,在糖尿病的防治中仍存在許多未滿足的需求。
CLASSIC研究從臨床實(shí)際出發(fā),探討胰島素治療方案的優(yōu)化策略在實(shí)際治療過程中,如何選擇胰島素治療策略以保證有效性和安全性?紀(jì)教授介紹道,中國T2DM患者具有比較獨(dú)特的臨床表現(xiàn)和病理生理機(jī)制:首先,中國人飲食結(jié)構(gòu)中碳水化合物含量高,餐后血糖問題較為突出;第二,與胰島素抵抗相比,中國患者胰島β細(xì)胞功能障礙更為明顯,存在β細(xì)胞病理生理缺陷的患者比例較高[4]。這些特征決定了對(duì)于中國T2DM患者的治療應(yīng)有別于歐美患者人群。針對(duì)中國患者的病理生理特點(diǎn),臨床上通常采用能更有效降低餐后血糖的口服降糖藥或起始胰島素治療,如低預(yù)混胰島素治療方案或基礎(chǔ)胰島素聯(lián)合口服藥。那么,更高比例的胰島素會(huì)不會(huì)對(duì)血糖的控制效果更佳?它是否能進(jìn)一步滿足治療需求?為了探尋這些問題的答案,紀(jì)教授和陳教授等專家開展了CLASSIC研究。紀(jì)教授介紹,CLASSIC研究是一個(gè)在真實(shí)世界中開展的多中心、隨機(jī)平行研究,全國32家醫(yī)院,共納入814例口服藥血糖控制不佳平均HbA1c已達(dá)到9.6%,起始胰島素治療的T2DM患者,隨機(jī)分為基礎(chǔ)胰島素組(接受基礎(chǔ)胰島素類似物聯(lián)合口服藥治療,410例)和中預(yù)混胰島素組(接受中預(yù)混胰島素類似物聯(lián)合口服藥治療,404例)。整個(gè)研究過程在真實(shí)的臨床環(huán)境中進(jìn)行,醫(yī)生可根據(jù)實(shí)際情況進(jìn)行胰島素劑量調(diào)整和口服藥方案的調(diào)整,從而更客觀、有效地評(píng)估治療方案在真實(shí)臨床實(shí)踐中的有效性和安全性。另外,兩位專家都特別指出,此次研究是對(duì)兩種胰島素聯(lián)合口服藥的治療方案的比較,而非單純兩種胰島素的比較,貼合臨床實(shí)際的用藥操作,研究結(jié)果能為臨床提供合理的借鑒。而之所以選擇中預(yù)混胰島素聯(lián)合口服藥作為比較方案,是因?yàn)橹蓄A(yù)混胰島素在以往的研究中能更好地控制餐后血糖,這一點(diǎn)是符合中國患者人群的臨床特點(diǎn)的需求。
克服治療惰性,優(yōu)化治療方案,強(qiáng)調(diào)個(gè)體化治療
對(duì)于CLASSIC研究結(jié)果,紀(jì)教授介紹道,治療24周后,基礎(chǔ)胰島素組和中預(yù)混胰島素組血糖水平均有所改善,此時(shí)兩組療效類似無顯著性差異[1];而經(jīng)過48周的治療后,相對(duì)于基礎(chǔ)胰島素組,中預(yù)混胰島素組對(duì)HbA1c的控制效果更佳,降幅相對(duì)于基礎(chǔ)胰島素組的更大(p<0.05)。而且無論是24周還是48周,中預(yù)混胰島素組患者的口服藥用量均較基礎(chǔ)胰島素組患者低。因此,對(duì)于口服降糖藥效果欠佳的T2DM患者,起始中預(yù)混胰島素能在相對(duì)較長的治療過程中更好地控制血糖[1]。
表1 CLASSIC研究中基礎(chǔ)胰島素組和中預(yù)混胰島素組在24周和48周時(shí)的有效性和安全性參數(shù)
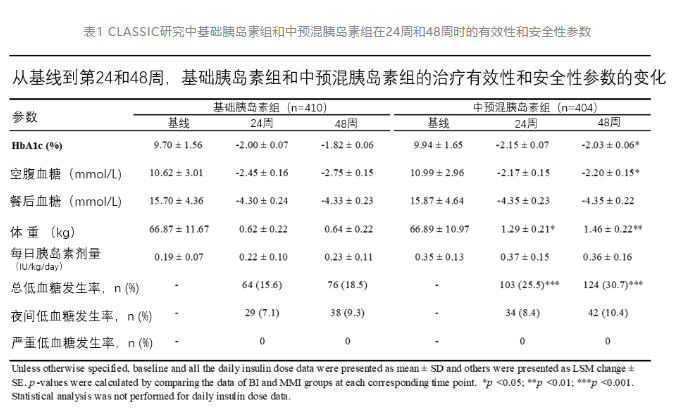
另外,陳教授提到,既往在隨機(jī)對(duì)照的RCT研究中顯示中預(yù)混胰島素能更好地控制餐后血糖,但在此次研究中,基礎(chǔ)胰島素治療方案和中預(yù)混胰島素治療方案對(duì)患者餐后血糖控制效果并無明顯差異。其一,研究中僅檢測早餐后血糖,即點(diǎn)血糖值,無法反映全天血糖譜情況;其二,研究是對(duì)整個(gè)治療方案的比較,而治療方案中包括了口服降糖藥,基礎(chǔ)胰島素治療組聯(lián)合了更高比例的α糖苷酶抑制劑、DDP-4抑制劑,格列奈類藥物等,控制餐后血糖。在真實(shí)世界研究中,醫(yī)生可以自主進(jìn)行口服藥的調(diào)整,以彌補(bǔ)基礎(chǔ)胰島素對(duì)餐后血糖控制的不足。第三,在整個(gè)48周的研究過程中,胰島素僅調(diào)整了2U左右,胰島素的效能并未得到有效的發(fā)揮。
因此,對(duì)于起始胰島素治療方案,兩位教授都強(qiáng)調(diào)應(yīng)注意個(gè)體化治療,根據(jù)患者的實(shí)際情況,如飲食習(xí)慣、胰島功能、HbA1c、用藥的依從性等進(jìn)行綜合考慮。當(dāng)前我們?cè)趦?yōu)化胰島素治療方案的道路上,步子還邁得太小——很多醫(yī)生都有所謂的“治療惰性”,沒有積極地在治療過程中調(diào)整胰島素劑量。這種治療惰性在短時(shí)間內(nèi)可能沒有帶來明顯危害,但從長遠(yuǎn)來看,可能會(huì)造成患者后續(xù)高發(fā)并發(fā)癥。因此,兩位教授呼吁,臨床醫(yī)生應(yīng)努力克服治療惰性,及時(shí)調(diào)整、優(yōu)化治療方案,及早地使用更合適的藥物來幫助患者實(shí)現(xiàn)達(dá)標(biāo)。
參考文獻(xiàn):
[1] Xiaomei Zhang, et al. Diabetes Obes Metab. 2020 Apr 8. DOI: 10.1111/dom.14052
[2] Lulu Chen, et al. ADA 2020. IOQR study.
[3] Wang L, et al. JAMA. 2017, 317(24):2515-2523.
[4] 谷偉軍. 預(yù)混胰島素:更符合中國患者的飲食習(xí)慣和胰島功能特性[J].藥品評(píng)價(jià),2014,11(19):12-15+26.








