一文搞定:妊娠期糖尿病的治療及用藥
2020/3/26 17:00:38來源:臨床用藥作者:向日葵
隨著全球范圍內糖尿病發病率不斷升高以及妊娠期代謝性疾病篩查的普及,妊娠合并糖尿病患者數量正逐年上升,妊娠合并糖尿病包含糖尿病合并妊娠(PGDM)和妊娠期糖尿病(GDM),其中 GDM 占 90% 以上。
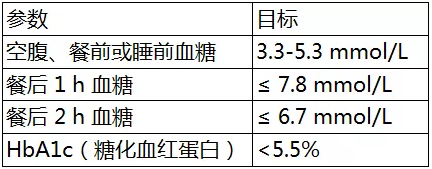
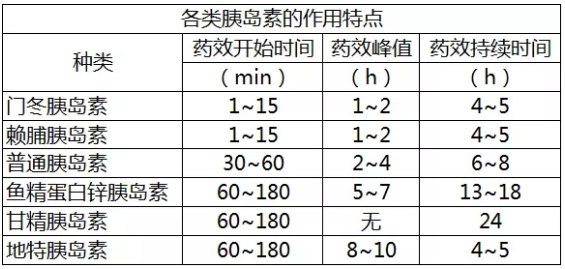
大多 GDM 患者的糖代謝異常于產后可以恢復,但將來患 2 型糖尿病的幾率增加。同時, GDM 會不同程度增加母胎相關疾病的發生風險,如自發性流產、胎兒畸形、子癇前期、新生兒腦病、巨大兒、新生兒低血糖、新生兒高膽紅素血癥等,還會增加新生兒遠期肥胖及 2 型糖尿病的發生風險。推薦所有孕婦在妊娠期 24-28 周首次就診時行 75 g 口服葡萄糖耐量試驗(OGTT)。我國 GDM 診斷標準:空腹及服糖后 1 小時、2 小時的血糖值分 5.1 mmol/L、10 mmol/L、8.5 mmol/L,任何一點血糖達到或超過上述標準即診斷為 GDM。對于 GDM 患者,首選通過改變生活方式和增加運動量控制血糖。胰島素是 GDM 的首選用藥,因胰島素不會穿過胎盤,并且基于近 100 年妊娠使用經驗,大多數專家一致認為,胰島素對胎兒和新生兒是安全的。美國 ACOG 推薦 GDM 可用的胰島素及其類似物有常規胰島素、魚精蛋白鋅胰島素、門冬胰島素、甘精胰島素、賴脯胰島素和地特胰島素,各類胰島素的特點如下表:口服降糖藥(如二甲雙胍、格列本脲)在妊娠期應用缺乏充足的安全證據,目前僅作為權衡利弊下的次選方案。(1)胰島素聯合治療:目前應用最普遍且最符合生理要求的胰島素治療方案是基礎胰島素 + 餐前胰島素干預,即三餐前注射超短效胰島素或短效胰島素,睡前注射中效胰島素。(2)基礎胰島素治療:空腹血糖高的孕婦,選擇中效胰島素睡前皮下注射;睡前注射中效胰島素后空腹血糖已經達標但晚餐前血糖控制不佳者,可選擇早餐前和睡前 2 次注射,或者睡前注射長效胰島素。(3)餐前胰島素干預:餐后血糖升高的孕婦在進餐前 30 分鐘注射超短效胰島素或短效人胰島素。由于 GDM 患者病情個體化差異較大,因而使用胰島素沒有一個固定的劑量,一般從小劑量開始,每天 0.3-0.8 U/kg,分次注射,后續使用劑量可根據患者各時間點血糖值的情況進行調整,如只有某個特定時間點血糖值異常,可具體調整胰島素使用方案。妊娠過程中機體對胰島素需求的變化:妊娠早期因早孕反應進食量減少,需根據血糖檢測情況及時減少胰島素用量;妊娠中、后期對胰島素需要量不同程度的增加,妊娠 32-36 周胰島素需求量達高峰,妊娠 36 周后稍微下降,應根據個體血糖監測結果,不斷調整胰島素用量。每次劑量調整后觀察兩三天,根據血糖監測情況判斷療效,每次以增減 2-4 U 或不超過每天用量的 20% 為宜,直至達到血糖控制目標。如何密切監測血糖:
最理想為監測 7 次/d,即三餐前半小時及三餐后 2 h 及夜間 10 時或午夜 0 時,但不易被孕婦接受,可采用晨空腹、餐后 2 h、晚餐前半小時、夜間 10 點時段監測;待血糖控制穩定后改為每周 2 次。
(1)應保持患者的情緒穩定、睡眠穩定、飲食穩定,因為上述情況都會導致血糖的波動,若此時調整胰島素的用量容易出現不良反應。(2)需注意低血糖問題:中效胰島素起效較慢,維持時間長,但睡前注射不足以覆蓋全天,且有明顯峰值,易發生低血糖,可在日常生活中隨身攜帶一些糖果或巧克力,以備有低血糖預兆時使用。(3)清晨或空腹高血糖的處理:夜間胰島素作用不足、黎明現象 Somogyi 現象(黎明前曾有極輕微的低血糖現象)均可導致高血糖的發生,前 2 種情況必須在睡前增加中效胰島素用量,而出現 Somogyi 現象時應減少睡前中效胰島素的用量或增加夜間點心熱量。 GDM 患者通應根據血糖控制情況及其他合并癥因素共同決定是否在 38~40 周選擇提前終止妊娠。
血糖控制不佳
伴血管病變
合并重度妊娠高血壓疾病
嚴重感染
胎兒生長受限
胎兒窘迫
產后應繼續監測產婦血糖水平,在產后 4~12 周應進行相關檢查,并建議每 1~3 年進行一次糖尿病篩查,及時發現血糖異常,從而盡早實施干預。
妊娠期糖尿病患者一旦確診建議接受多學科聯合診療,以減輕糖尿病癥狀,降低不良反應并發癥的發生風險和改善妊娠結局,如果確實需通過藥物降低血糖水平時,胰島素因其在孕期使用的安全性應作為首選藥物,產后應繼續監測產婦血糖水平,盡早實施診斷和干預。