

那天是周六,正在上班的我突然接到了寶寶奶奶的電話,她焦急萬分,說小孫女今天早上起床后精神不太好,也不愿意吃奶,剛才測體溫發燒了,有38.5℃,問要不要吃退熱藥或者帶到診所來看一下。我讓她先不要擔心,注意監測體溫就好,必要的時候用些退熱藥。
當天回到家后,我看到女兒情況還可以,雖然精神差一點,但能自己玩,吃奶也還可以,就沒有太擔心。夜間,女兒發熱到39℃(腋溫),喂過布洛芬后體溫慢慢也能降下來。第二天,女兒又發熱到39℃以上(腋溫),吃過3次退熱藥,體溫下降比較緩慢,精神沒有平時那么好,睡得多一些,不太愿意吃奶,沒有咳嗽、流涕、嘔吐、腹瀉,檢查發現咽喉有些紅,沒有皰疹,心肺聽診沒有異常。我認為可以繼續觀察,可是此時孩子的爸爸和家里老人不干了,堅持要去醫院,理由是“醫不自治“。
于是,我給他們分析女兒的病情:發熱1天,高熱,沒有呼吸道感染的癥狀,比如咳嗽、流涕,可能不是感冒,沒有嘔吐、腹瀉等消化道的癥狀,沒有尿道感染、顱內感染的表現,單純只是發熱,因此“幼兒急疹”可能性最大。
奶奶半信半疑:“會不會是出麻(麻疹)呢?”“麻疹?不太可能,麻疹通常會有鼻涕、眼淚、眼腫、口腔粘膜斑,寶寶沒有這些,應該不是的。”我解釋說。
就在這樣反復的質疑中,我們堅持到了第3天,期間只用了幾次退熱藥物。
事實上,我心里一直很緊張地排查各種常見的疾病,對女兒的觀察也更為仔細。我在她的臉上、身上找皮疹,希望能找到證明是幼兒急疹的證據,可惜一個紅點都找不到。
第4天上午,又吃了一次退熱藥,全家人決定:如果下午還有發熱,就去查血常規。結果,下午沒有再發熱了,我們的心也放了下來。
第5天早起,我發覺女兒有點不一樣,抱到亮處一看,給我逗樂了,一夜之間,她變得像個小花貓一樣,滿臉紅疹,胸前、背后也都長滿了皮疹——是“幼兒急疹”沒錯了。

在寶寶反復高熱的時候,父母的心里常常都七上八下、心驚膽戰,等到退熱了,又會為突然出現的滿身紅色皮疹而擔心。如果在兒科醫生的幫助下,能夠盡早做出判斷、盡心護理,同時對”幼兒急疹“這種常見的疾病多一點了解,可能會減輕一些擔憂。
幼兒急疹小知識
幼兒急疹,又稱嬰兒玫瑰疹,是在嬰幼兒期常見的發疹性疾病,特點是持續高熱3-5天,熱退疹出。
幼兒急疹多發生在春秋季。人類皰疹病毒6型(HHV-6)是導致幼兒急疹的最常見的病毒,人類皰疹病毒7型(HHV-7)、腸道病毒、腺病毒、副流感病毒也可以導致幼兒急疹。
幼兒急疹的特點是突然起病,病初即有高熱,體溫達39-40℃,持續3-5天(平均3.8天)后驟降,熱退后疹出。發熱期間,精神食欲尚好,咽峽部充血。熱退后9-12小時內出疹,皮疹是紅色斑疹或斑丘疹,主要散布在軀干、頸部和上下肢,皮疹間有3-5mm的空隙,小朋友不會覺得瘙癢。
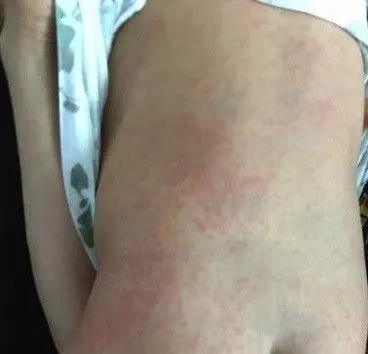
皮疹在幾個小時內開始消退,一般在2-3天內消失,沒有色素沉著、脫屑。現有的研究發現,在病程的第5-7天,只有7%患者能檢測到病毒血癥。皮疹可能是由抗原抗體復合物引起,而不是由于病毒感染導致的皮膚損害。
幼兒急疹主要的表現反復高熱,熱退疹出。個別小朋友會在沒有退熱的時候出現皮疹,但這種情況下,發熱一般不會太高,也不會持續太久。還有小朋友在就診時會發現軟腭有紅斑,或者出現眼瞼水腫、前囟隆起、咳嗽、腹瀉、熱性驚厥等。
幼兒急疹一般不需要做血常規、病毒學等檢查,但如果因為反復高熱,進行血常規檢查,可能會發現白細胞減少,淋巴細胞增高,但這樣的血常規改變在其他病毒感染時也會出現。
幼兒急疹是一種良性、能自行好轉的疾病。可能出現的并發癥有:熱性驚厥、無菌性腦膜炎、腦炎、血小板減少性紫癜等。熱性驚厥發生率在6%以下。
在反復高熱期,吃退熱藥來減輕發熱引起的不舒服,喝充足的水,不需要對皮疹和病毒感染進行治療。
幼兒急疹大多是散發病例,難以找到明確的接觸史,但具有一定的傳染性,可以通過多種途徑傳播,最常見是通過唾沫傳播。
新生寶寶在胎兒期間從母親那里獲得了抗體,3-7個月的時候抗體水平降到最低。所以,7個月-1歲的寶寶容易發生幼兒急疹,1歲左右的寶寶60%都已經感染過HHV-6,90%幼兒急疹發生在2歲前的寶寶。部分寶寶為隱性感染,不出現發熱、皮疹等這些表現。感染HHV-6后,產生的抗體可以持續終生,所以HHV-6導致的幼兒急疹一般只會發病一次,不過仍然可以出現其他病毒導致的幼兒急疹。
如果6個月-1歲的小朋友突然反復發熱,沒有咳嗽、嘔吐、嗜睡等其他不適癥狀,爸爸媽媽可以先觀察1-2天,必要時給予退熱藥,如果仍然反復發熱且超過48小時,建議請專業的兒科醫生評估小朋友的情況。有可能在度過艱難的高熱期后,寶寶突然出現滿身的紅色皮疹,這就意味著寶寶的這次病程馬上就要結束了!


這是一個特別罕見的病例,小女孩出生時...

雙手皮膚干燥、老化,接觸水后皮膚變白、脫皮,水干后...

來源:村醫導刊 □湖南省衛生計生委基層衛生處 王...


5月8日,發表在Cell子刊《Cell ...