

兒童發疹性疾病是臨床中一類非常常見的疾病,不僅形態相似,而且出現皮疹的同時,大多伴有全身癥狀,如發熱等,同時又有用藥史,給鑒別診斷造成困難。
日前,在中華醫學會第二十五次全國兒科學術大會上,來自深圳市兒童醫院的李萍教授針對兒童發熱伴皮疹性疾病進行詳細講解。
按照病因,皮疹主要分為感染性與非感染性。
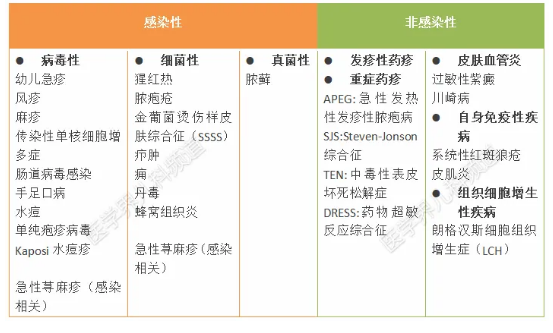
圖片整理自李萍教授PPT
一、病毒感染性疾病
1.幼兒急疹

注:這是一個10月齡男童,反復發熱伴腹瀉3天,溫度38.3~39℃,第4天退熱后出現皮疹,從胸腹部逐漸擴展到面部,為淡紅色斑丘疹,自覺輕。/圖片來源李萍教授PPT截圖
幼兒急疹主要由人類皰疹病毒6型(HHV-6)引起。
臨床特點:2歲以下好發;熱退疹出、玫瑰色斑丘疹(離心性發疹、1~2天后完全消退、不留痕跡);全身癥狀輕;恢復期血中抗HHV-6型抗體增高。
它屬于良性疾病,無遠期后遺癥,但在免疫抑制的情況下可以持續潛伏,一旦重新激活可能危及生命。
2.麻疹
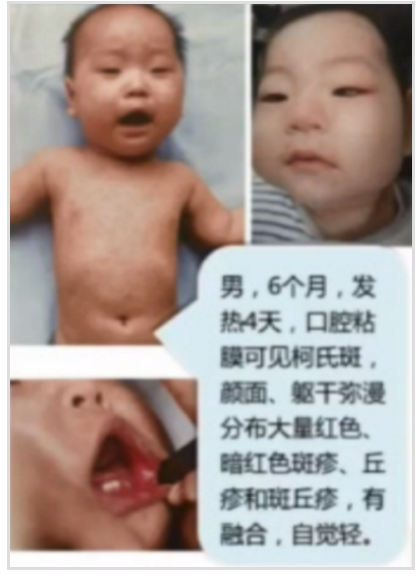
圖片來源李萍教授PPT截圖
麻疹由麻疹病毒引起。
臨床特點:7月~5歲好發;表現為發熱、呼吸道卡他癥狀、眼結膜炎及泛發全身的斑丘疹。
麻疹黏膜斑(Koplik斑):在發病后第2~3天出現,兩頰黏膜處白色斑點,周圍有紅暈。
皮疹:發病后4~5日出現,卡他癥狀和全身中毒癥狀達高峰、高熱,順向性發疹。消退后遺留糠秕樣脫屑和淡褐色的色素沉著。
需要注意的是,麻疹最常見的并發癥是肺炎,也是患兒死亡的主要原因。此外,麻疹血清特異性IgM抗體具有早期診斷價值。
3.風疹
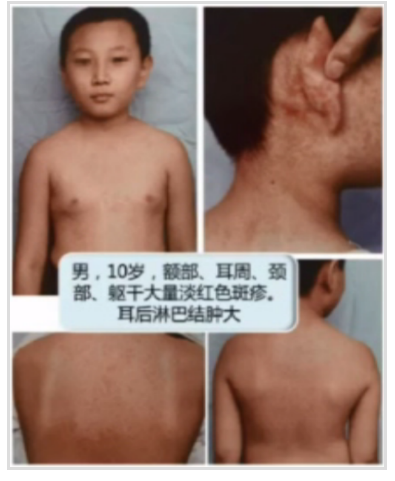
圖片來源李萍教授PPT截圖
風疹注意由風疹病毒引起。
臨床特點:發熱、全身皮疹、淋巴結腫大。
發熱:輕。
皮疹:發熱1~2日出現,順向性皮疹,掌跖少見。開始為細點狀淡紅色斑丘疹,面部及四肢遠端皮疹較稀疏,部分可融合似麻疹,軀干背部密集融合似猩紅熱;消退后不留色素沉著及皮膚脫屑
淋巴結腫大:耳后、枕部及頸后(三后)最明顯。
風疹病毒血清特異性IgM和IgG。
此外,孕婦感染風疹后癥狀輕微甚至沒有明顯癥狀,但早孕期尤其是孕16周內感染風疹病毒卻會給胎兒帶來災難性影響——導致流產、死胎以及新生兒耳聾、白內障和心臟畸形等為特征的先天性風疹綜合征。
4.傳染性紅斑
圖片來源李萍教授PPT截圖
傳染性紅斑由人類微小病毒B19引起,又名第五病或拍紅性臉頰。
臨床特點:常見于4~10歲兒童。
發熱:輕/無。
皮疹:①初始階段:臉頰紅斑(呈鮮紅色斑,很少累及鼻梁和口周);②第二階段:1~4天后,常發生于四肢的紅斑和丘疹,發展成網狀;③皮疹持續1~3周,期間呈消退狀態,但可能因各種物理因素,如陽光或過熱而加重。
關節痛或關節炎:10%,常累及手部的小關節及腕、膝部、踝,呈自限性。
5.傳染性單核細胞增多癥
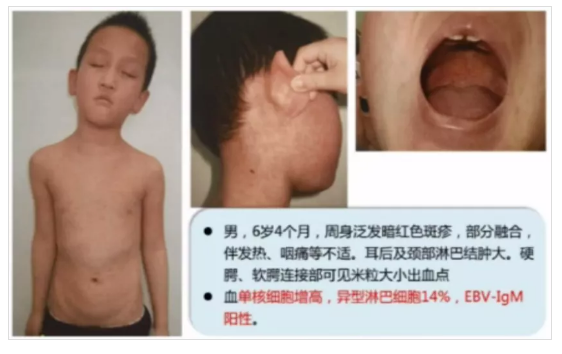
圖片來源李萍教授PPT截圖
傳染性單核細胞增多癥,由EB病毒引起,簡稱傳單。
臨床特點:多樣化,兒童多見。
發熱:大多數有,38.5~40℃,熱型不定,可持續數日~數周,也可長達2~4個月,中毒癥狀輕。
淋巴結腫大:70%以上,有特征性,全身淋巴結均可受累。淺表淋巴結以頸部淋巴結最為明顯,無明顯壓痛,消退需數周~數月。腸系膜淋巴結腫大可引起腹痛。
咽峽炎:半數以上都有。咽痛及咽充血,扁桃體可充血腫大,腭部及咽弓處可見小出血點。
皮疹:10%~20%患者發病后4~10日出現皮疹,呈多樣性,主要分布于軀干及前臂伸側,以丘疹和斑丘疹常見,也可有蕁麻疹或猩紅熱樣皮疹,持續1周左右,也可反復出現。
實驗室檢查:異形淋巴細胞增多>10%,或其絕對值>1.0×10^9/L,具有診斷意義。血清中出現IgM型嗜異性抗體,凝集價在1:64以上,具有臨床診斷價值。
6.手足口
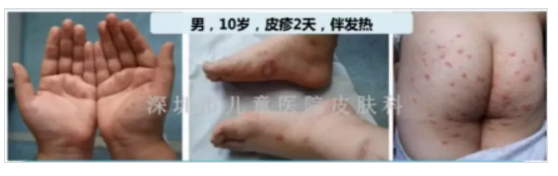
圖片來源李萍教授PPT截圖
手足口病由腸道病毒引起,EV-A71及CV-A16型最常見,EV-A71感染可導致重癥。
臨床特點:主要發生于兒童。
大多起初有發熱。
皮疹:主要位于手足口、肘膝臀,對稱發生。典型皮疹為灰白色沿皮紋分布的橢圓形小水皰,周圍有紅暈;不典型皮疹為丘皰疹,有時還可見到較大水皰。不癢,偶爾有疼痛。皮疹一般3~5日消退,可有色素沉著。
皰疹性咽峽炎可單獨發生。
痊愈后可出現指甲脫落。
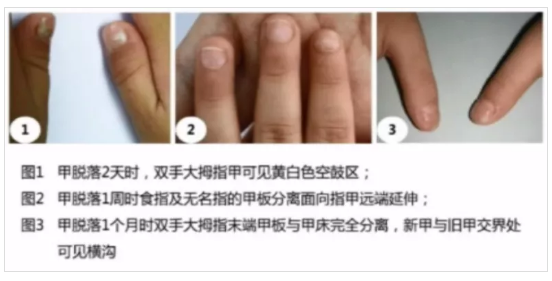
手足口病后,指甲脫落/圖片來源李萍教授PPT截圖
7.水痘
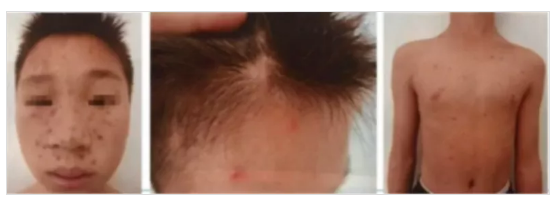
圖片來源李萍教授PPT截圖
水痘由水痘-帶狀皰疹病毒引起。
臨床特點:兒童常見。皮膚、黏膜分批迅速出現斑丘疹、水皰和結痂,全身癥狀輕微。
皮疹:發疹2~3日后,同一部位可見斑疹、丘疹、水皰、結痂疹同時存在(“四世同堂”),向心性分布。黏膜可出現水皰,可伴瘙癢。
兒童患者全身癥狀及出疹均較輕,嬰兒及成人病情較重,易并發水皰肺炎。
需注意重癥水痘、皮膚水皰并發感染。
自出疹前1日至皮疹結痂期間均有傳染性,患者應隔離至水皰完全結痂。
8.其他常見病毒疹
臨床上常見的還有非特異性病毒疹,此類皮疹缺乏特有的皮疹形態、分布、自然病程或鑒別性皮疹(黏膜疹),最常見廣泛分布于軀干、四肢的可褪色的紅斑和斑片,較少見于面部,可伴有低熱、肌痛、頭痛、流涕或胃腸道不適。兒童最常見的是非脊髓灰質炎腸道病毒和呼吸道病毒。
其次還有腸道病毒引起的感染,皮疹變化多樣,包括風疹樣、水皰、蕁麻疹、麻疹樣、玫瑰疹樣等,常伴發熱,還有其他內科癥狀。
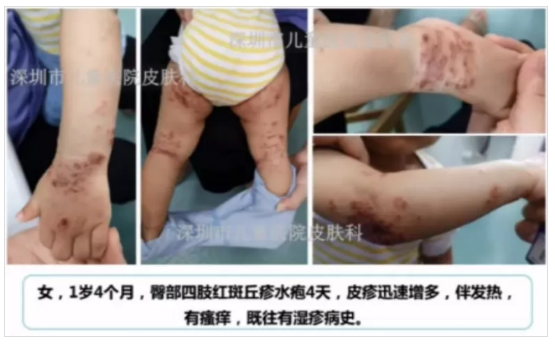
手足口病非典型皮疹/圖片來源李萍教授PPT截圖
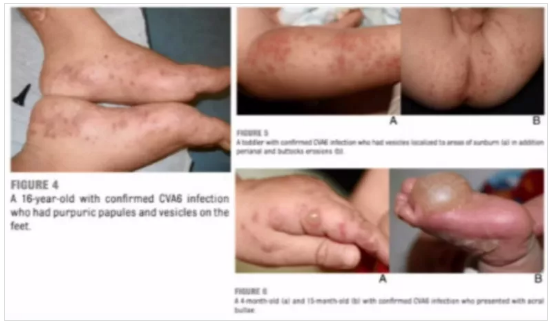
手足口病CV-A6引起的非典型皮疹/圖片來源李萍教授PPT截圖
新生兒單純皰疹是由單純皰疹病毒II(HSV-II)經產道感染所致,多見于早產兒以及缺乏獲得性母體IgG的新生兒。此病病情兇險死亡率高,于生后4~6日起病,表現為皮膚,尤其是頭皮出現水皰、糜爛。在臨床上應及早發現及診斷。
二、細菌感染性疾病
9.猩紅熱
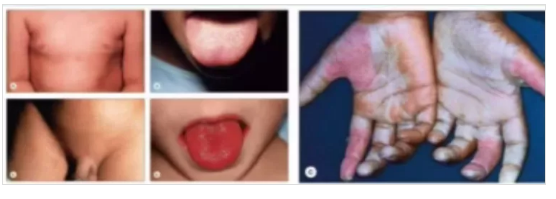
圖片來源李萍教授PPT截圖
猩紅熱由A族乙型溶血性鏈球菌引起。
臨床特點:發熱、咽峽炎、全身彌漫性鮮紅色皮疹和皮疹消退后明顯脫屑。
發熱后24小時內開始發疹。
典型的皮疹為均勻分布的彌漫、充血性針尖大小的丘疹,呈“雞皮樣”或“砂紙樣”,壓之褪色。
可見帶黃白色膿頭且不易破潰的皮疹,稱為“粟粒疹”。
嚴重時出現出血性皮疹。
腭部可見充血性或出血性黏膜內疹,可有“草莓舌”或“楊梅舌”。
疹退后皮膚脫屑,可呈片狀脫皮,手掌、足跖、指趾可呈套狀。
實驗室檢查:
血常規:白細胞增高,中性占80%以上,胞質內可見中毒顆粒,出疹后嗜酸性粒細胞增多,可占5%甚至10%。
咽拭子及其他病灶分泌物,可培養出A族乙型溶血性鏈球菌。
10.新生兒膿皰瘡
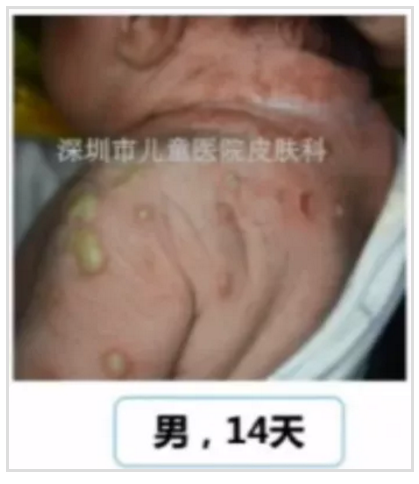
圖片來源李萍教授PPT截圖
由金黃色葡萄球菌或溶血性鏈球菌感染所致。
臨床特點:傳染源主要來自嬰兒室的工作人員、產婦本人或家屬,其次為污染的尿布或床單、營養不良,氣候濕熱、過度包裹以及其他使皮膚易發生浸漬等也有一定關系。
新生兒易并發肺炎、腦膜炎、葡萄球菌燙傷樣皮膚綜合征、敗血癥等而危及生命。
其他類型的細菌感染引起的皮損,還包括癤腫、癰、丹毒、蜂窩織炎等,臨床上應注意觀察皮損形態,明確診斷。
三、其他類型的皮疹
由于現在養寵物的家庭增多,膿蘚的發病也較之前增多。它是由真菌感染頭皮和毛發導致的疾病,炎癥較重者,可形成頭皮膿腫,但千萬不要切開引流。臨床上有類似考慮的患者,應進行實驗室真菌的直接鏡檢檢查。
此外,臨床上也很常見癥狀性蕁麻疹,當兒童合并有發熱、腹痛等癥,常規口服抗組胺藥效果欠佳,應該考慮到合并有病毒或細菌感染。
四、非感染性疾病
藥疹,是指藥物經各種途徑進入體內引起的皮膚或黏膜的炎癥性皮損,可累及機體的其他系統。通常發熱與皮疹嚴重程度相關,重癥藥疹往往伴有高熱;且有潛伏期,一般4~25天,平均7~10天;具有瘙癢性和多樣性的特點。
其中發疹型藥疹最常見,占所有藥疹的90%,也易于和發疹性疾病相混淆,常表現為麻疹樣型或猩紅熱樣型,瘙癢明顯。
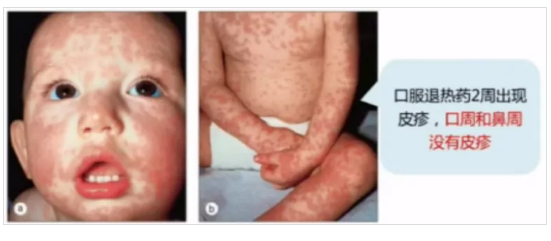
圖片來源李萍教授PPT截圖
其他類型的藥疹,還包括急性泛發性發疹性膿皰病(APEG)、藥物超敏反應綜合征(DRESS)、Steven-Jonson綜合征(SJS)、中毒性表皮壞死松解癥(TEN)等。
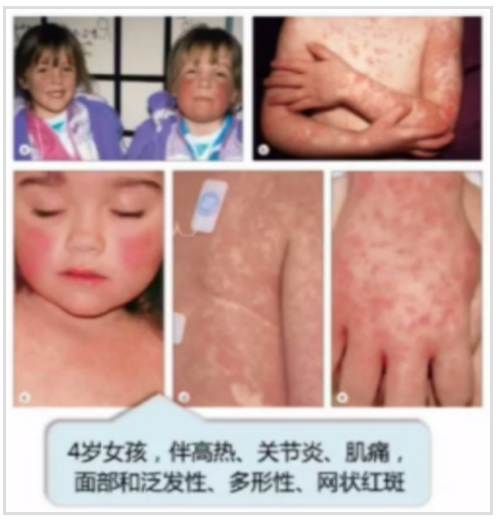
此外,非感染性疾病中川崎病應該引起臨床醫生的重視及警覺。川崎病多發于6月~5歲嬰幼兒,是一種廣泛累及全身中、小血管的急性發熱性出疹性疾病,常累及冠狀動脈,是導致兒童后天性心臟病的主要原因,早期評估診斷很重要。
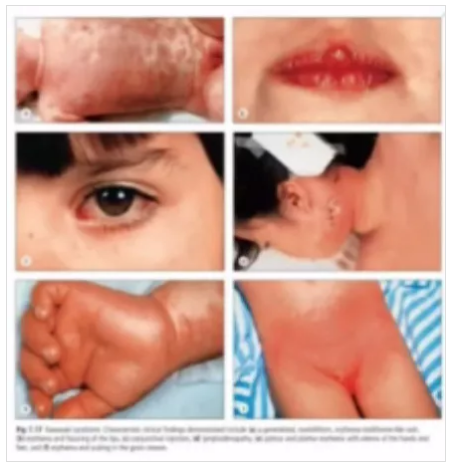
圖片來源李萍教授PPT截圖
其他類型非感染性疾病,包括過敏性紫癜、系統性紅斑狼瘡、皮肌炎、朗格漢斯細胞組織細胞增生癥(LCH)。
五、四步法,鑒別診斷發疹性疾病
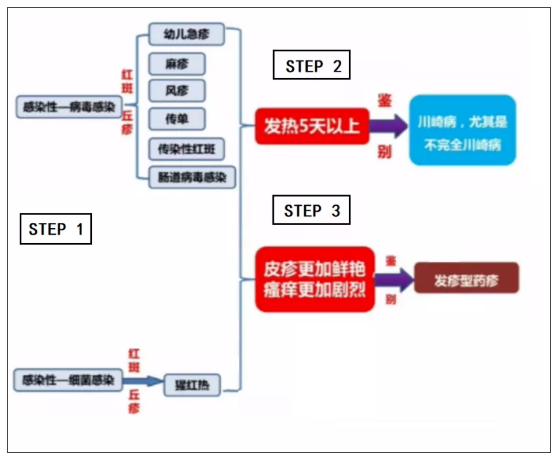
STEP 1 :病毒感染還是細菌感染?
病毒感染的共同特點是:
常表現為麻疹樣或猩紅熱樣皮疹;
起病急;
有一定的出疹順序和疹熱關系;
皮疹有自限性;
皮疹癢感無/輕;
血常規白細胞正常或偏低,淋巴細胞增高。
而細菌感染性疾病,常見為猩紅熱(草莓舌;血常規:WBC升高↑、NE↑、CRP↑)。
STEP 2:如果發熱>5天,注意鑒別川崎病,尤其是不典型川崎病。
STEP 3:如果皮疹更加鮮艷、瘙癢更加劇烈,應注意鑒別發疹型藥疹。
與麻疹或猩紅熱相比,發疹型藥疹癥狀輕微,有明確用藥史、一定的潛伏期、相對特異的臨床表現、停用可疑藥后癥狀減輕或消失,多數患者對抗組胺藥物和激素治療敏感,病程呈自限性。
圖片整理自李萍教授PPT截圖
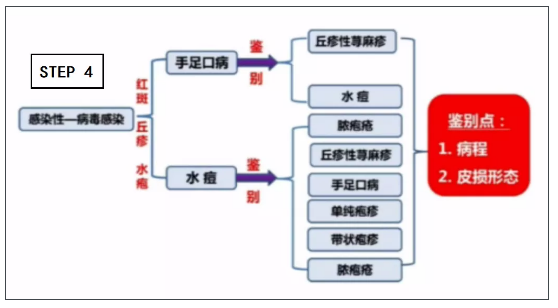
STEP 4:出現紅斑、丘疹、水皰時,最常見于手足口病及水痘,但也需要根據病程和皮損形態與其他疾病鑒別。
圖片整理自李萍教授PPT截圖


這是一個特別罕見的病例,小女孩出生時...

雙手皮膚干燥、老化,接觸水后皮膚變白、脫皮,水干后...

來源:村醫導刊 □湖南省衛生計生委基層衛生處 王...


5月8日,發表在Cell子刊《Cell ...