1.常規化驗包括血尿常規、肝腎功能、血糖、血脂、紅細胞沉降率、C反應蛋白和泌尿系統超聲檢查等。
2.血尿酸測定:正常嘌呤飲食狀態下,非同日兩次空腹檢測,血尿酸>420 μmol/L(7mg/dl)時,診斷高尿酸血癥。
3.尿尿酸測定:測定前需嚴格低嘌呤飲食5d后才能進行,24h尿酸排泄量>600 mg為尿酸生成過多型;<600mg為尿酸排泄減少型;但不能除外兩種情況同時存在。
4.HLA-B*5801基因檢測:與使用別嘌醇產生嚴重不良反應密切相關。有條件的地區應用別嘌醇前應進行基因檢測。
5.影像學:
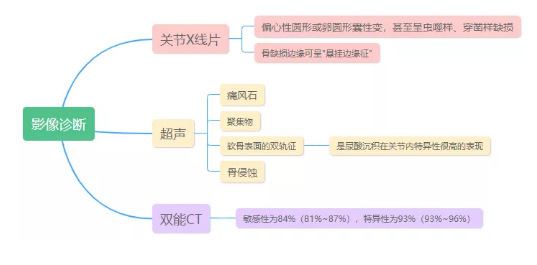
6.關節腔穿刺/痛風石抽吸物MSU結晶檢查:偏振光顯微鏡下表現為2-20 μm強的負性雙折光的針狀或桿狀的MSU晶體。但即使是痛風發作期該檢查也有陰性。廣泛認可的痛風診斷是美國風濕病學會(ACR)1977年痛風分類標準及2015年ACR和歐洲抗風濕病聯盟(EULAR)共同制定的痛風分類標準。如果第一步不可行,第二步通過臨床診斷[建立在存在高尿酸血癥和痛風相關臨床特征的基礎上,滿足下列特征時考慮臨床診斷(高度懷疑但非特異性表現):足部(特別是第一跖趾關節)或踝關節單關節受累,之前類似的急性關節炎發作史,快速開始的劇烈疼痛和腫脹(24h內達峰),皮膚發紅,男性且存在相關的心血管疾病和高尿酸血癥]。
第三步,當痛風的臨床診斷不確定且不能證實晶體時,建議尋找MSU晶體沉積的影像學證據,特別是超聲或雙能CT。
值得一提的是,這兩個痛風分類標準,均將關節穿刺液鏡檢發現MSU作為診斷金標準。
(一)非藥物治療
痛風非藥物治療的總體原則是生活方式的管理,首先是飲食控制、減少飲酒、運動、肥胖者減輕體重等;其次是控制痛風相關伴發病及危險因素,如高脂血癥、高血壓、高血糖、肥胖和吸煙。
需強調的是,飲食控制不能代替降尿酸藥物治療。
(二)藥物治療
1.降尿酸治療的指征:
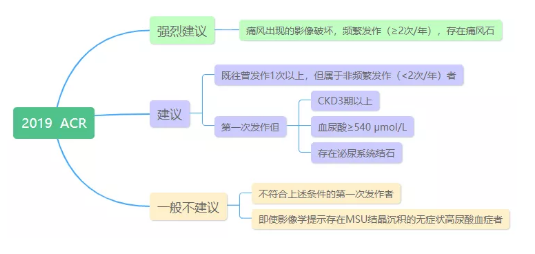
目前國內一般推薦:痛風性關節炎發作≥2次;或痛風性關節炎發作1次且同時合并以下任何一項:年齡<40歲、血尿酸>480μmol/L、有痛風石、尿酸性腎石癥或腎功能損害[估算腎小球濾過率(eGFR)<90 ml/min]、高血壓、糖耐量異常或糖尿病、血脂紊亂、肥胖、冠心病、卒中、心功能不全,則立即開始藥物降尿酸治療。
2019年ACR會議上公布的痛風臨床實踐指南(草案)中,對藥物降尿酸治療的指征按照不同推薦強度給出了建議:
2.降尿酸治療的時機:
因血尿酸波動可導致痛風急性發作,大多數痛風指南均不建議在痛風急性發作期開始時使用降尿酸藥物,須在抗炎、鎮痛治療2周后再酌情使用。
3.降尿酸治療的目標和療程:
痛風患者降尿酸治療目標為血尿酸<360μmol/L,并長期維持;
若患者已出現痛風石、慢性痛風性關節炎或痛風性關節炎頻繁發作,降尿酸治療目標為血尿酸<300μmol/L,直至痛風石完全溶解且關節炎頻繁發作癥狀改善,可將治療目標改為血尿酸<360μmol/L,并長期維持。
但血尿酸不低于180μmol/L。
4.降尿酸治療:
降尿酸藥物的選擇需個體化。目前國內常用的降尿酸藥物包括抑制尿酸合成(別嘌醇和非布司他)和促進尿酸排泄(苯溴馬隆)兩類。
(1)別嘌醇:作為一線治療選擇。成人初始劑量50-100mg/d,每4周左右監測血尿酸水平1次,未達標患者每次可遞增50~100mg,最大劑量600mg/d,分3次服用。
腎功能不全患者需謹慎,起始劑量每日不超過1.5mg/eGFR,緩慢增加劑量。eGFR 15-45ml/min者推薦劑量為50-100mg/d;eGFR<15ml/min者禁用。此外建議治療前進行HLA-B*5801基因檢測。
(2)非布司他:初始劑量20-40mg/d,每4周左右評估血尿酸,不達標者可逐漸遞增加量,最大劑量80mg/d。輕中度腎功能不全(eGFR≥30ml/min)者無須調整劑量,重度腎功能不全(eGFR<30ml/min)者慎用。
(3)苯溴馬隆:成人起始劑量25-50mg/d,每4周左右監測血尿酸水平,若不達標,則緩慢遞增劑量至75mg/d-100mg/d。可用于輕中度腎功能異常或腎移植患者,eGFR 20-60ml/min者推薦劑量不超過50mg/d;eGFR<20ml/min或尿酸性腎石癥患者禁用。使用促尿酸排泄藥物期間,應多飲水以增加尿量。
(4)其他降尿酸藥物目前國內均未上市,不建議將其作為一線用藥。
5.急性期治療:
急性期治療原則是快速控制關節炎的癥狀和疼痛。急性期應臥床休息,抬高患肢,最好在發作24h內開始應用控制急性炎癥的藥物。一線治療藥物有秋水仙堿和非甾體抗炎藥。國外也有應用白細胞介素-1(IL-1)受體拮抗劑作為二線痛風急性發作期的治療。
(1)秋水仙堿
建議應用低劑量秋水仙堿,首劑1mg,此后為0.5mg、2次/d。最宜在痛風急性發作12h內開始用藥,超過36h療效明顯下降。eGFR 30-60ml/min時,秋水仙堿最大劑量0.5mg/d;eGFR 15-30ml/min時,秋水仙堿最大劑量0.5mg/2d;eGFR<15ml/min或透析患者禁用。
使用強效P-糖蛋白和/或CYP3A4抑制劑(如環孢素或克拉霉素)的患者禁用秋水仙堿。
(2)非甾體抗炎藥
痛風急性發作應盡早應用足量非甾體抗炎藥的速效劑型,主要包括非特異性環氧化酶(COX)抑制劑和特異性COX-2抑制劑。非特異性COX抑制劑需注意消化道潰瘍、出血、穿孔等胃腸道風險;特異性COX-2抑制劑的胃腸道風險降低50%左右,但活動性消化道出血、穿孔仍是用藥禁忌。
(3)糖皮質激素
主要用于急性痛風發作伴有全身癥狀,或秋水仙堿和非甾體抗炎藥無效或使用禁忌,或腎功能不全的患者。
一般推薦潑尼松0.5mg·kg-1·d-1連續用藥5-10d停藥,或用藥2-5d后逐漸減量,總療程7-10d,不宜長期使用。
6.藥物降尿酸治療期間預防痛風急性發作:
降尿酸治療期間易導致反復出現急性發作癥狀,可給予預防治療。在初始降尿酸治療的3-6個月,口服小劑量秋水仙堿0.5mg,1-2次/d。當秋水仙堿無效或存在用藥禁忌時,考慮低劑量非甾體抗炎藥作為預防性治療。上述兩藥使用存在禁忌或療效不佳時,也可應用小劑量潑尼松(5~10mg/d)預防發作,但應注意糖皮質激素長期應用的副作用。







